主な整形外科疾患について
APS治療について(YouTube)
当院の島本医師によるAPS治療に関する説明動画を、当院YouTubeチャンネルで公開しております。
以降のAPS治療に関するご案内とあわせ、ぜひご覧ください。
APS治療に関する動画は、みつわ整形外科YouTubeチャンネルでも公開中
APS治療のご案内
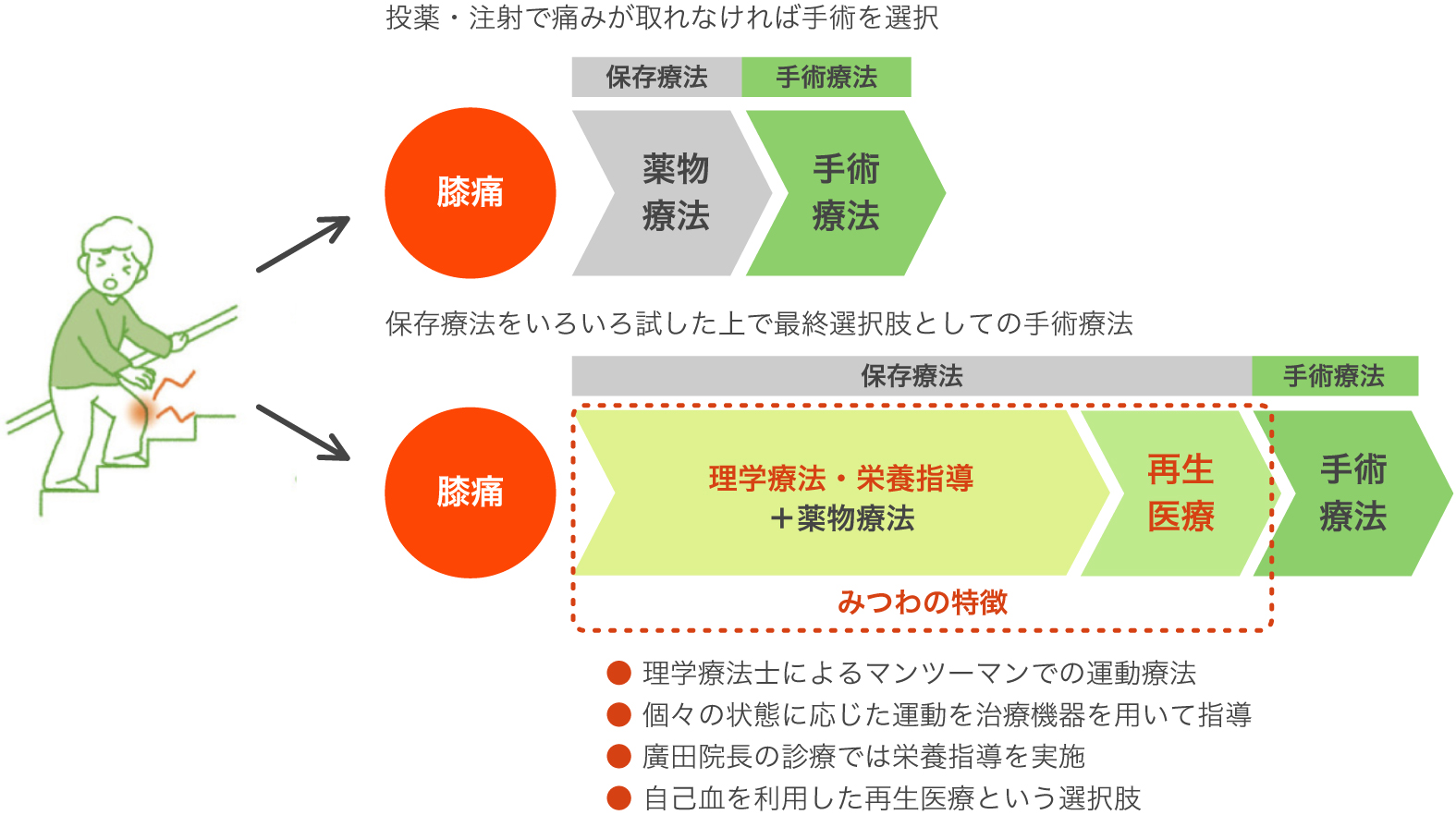
これまでの変形性膝関節症の治療とみつわの特色
これまでの変形性膝関節症の治療では、軽度の変形であれば薬物療法を中心とした保存療法、変形が進行していくと手術療法が行われてきました。
当院では、投薬・注射と並行して理学療法・栄養指導を行い、膝への負担を減らせる身体を作れるようサポートしています。患者さんひとりひとりに適した治療法を患者さんとともに選択しています。
「手術はしたくない」と思われる方は多いでしょう。手術の前の選択肢を増やし、患者さんが上手にひざの痛みと付き合っていけるよう変形を悪化させないためのお手伝いをします。
医師・専門医紹介
変形性膝関節症の痛みと炎症
変形性膝関節症の関節内では、軟骨の破壊成分を作り出す炎症性サイトカイン(IL-1, TNFα)という悪いタンパク質の働きが活発になっています。悪いタンパク質は、炎症を悪化させ関節の痛みを増加させます。これを放っておくと軟骨の破壊が進み、軟骨全体の変性が進みます。
APS治療とは
APS治療は、自己血で痛みを改善させる再生医療で、ヒアルロン酸注射と同じ手技で治療ができます。
APSとは
自己タンパク質溶液、Autologous Protein Solutionの略称で、患者さんご自身の血液から炎症を抑える良いタンパク質と軟骨の健康を守る成長因子を高濃度抽出したものです。APSは血液からPRP(多血小板血漿:Platelet-Rich Plasma)を分解し特別な加工を加えることで、ひざ関節症の治療に有効といわれる成分を高濃度の抽出するため、次世代PRPとも言われています。
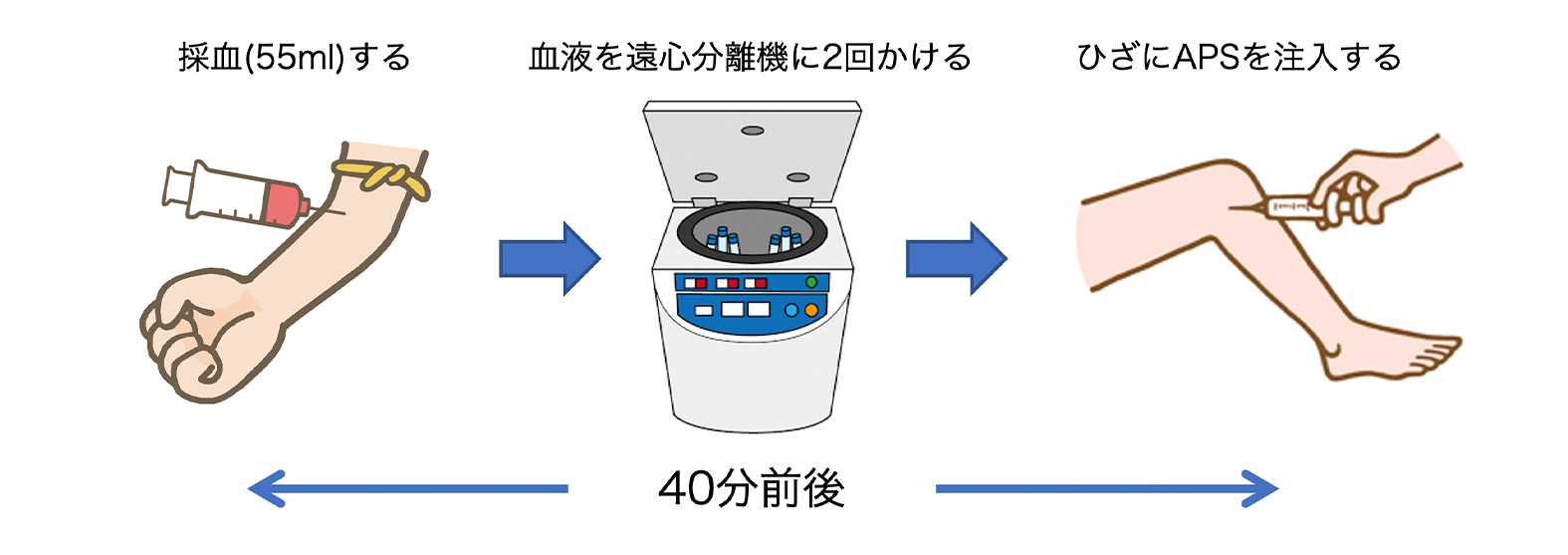
採血し、その血液を遠心分離機にかけることで、炎症を抑える効果のあるタンパク質と軟骨を修復する効果のある成分を高濃度抽出することができます。APSをひざに注入すると、関節内の炎症引き起こしていた悪いタンパク質とのバランスを整え、軟骨の破壊を抑えることが期待できます。
APS治療は、投薬・注射では痛みの取れなかった方の手術の前の選択肢として期待が持てる治療です。ご自身の血液を使用するため安全性も高く、入院も不要で来院当日に治療可能な体に負担の少ない治療法と言えます(治療をする上で事前の検査が必要です)。
しかし、現在は保険適応外の治療のため全額自己負担となり、高額医療などを使用することはできません。

APS治療の効果
APS治療は、個人差はありますが、APS注入後4〜12週ほどで効果の実感が得られ、海外の治療報告によると1度の注入で、約2年効果が持続し、約80%の方が痛みが改善すると報告されています。
当院でのAPS治療実績
当院では2018年12月から治療を開始し、2024年8月の時点で400症例を超えました。
APS実施前と比較した
痛みの変化について
(6ヶ月)
- 症例:141例
- 平均年齢:70.1±10.5
- 男性33名 女性108名
- 痛みが半分以下まで改善→63例(44.7%)
- 痛みが改善54例(38.3%)
- 非改善もしくは増悪→24例(17%)
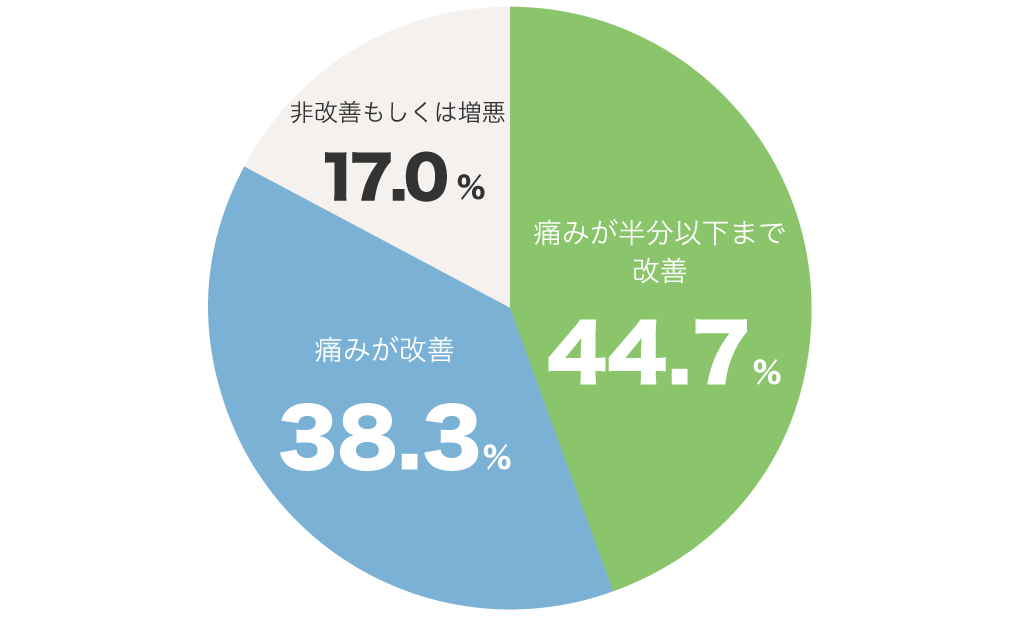
「痛みが半分以下まで改善44.7%」
+
「痛みが改善38.3%」
=合計83%の方が痛みの改善がありました。
APS実施前と比較した
痛みの変化について
(1年)
- 症例:70例
- 平均年齢:70.9±10.5
- 男性12名 女性58名
- 痛みが半分以下まで改善→37例(52.9%)
- 痛みが改善→23例(32.9%)
- 非改善もしくは増悪→10例(14.3%)
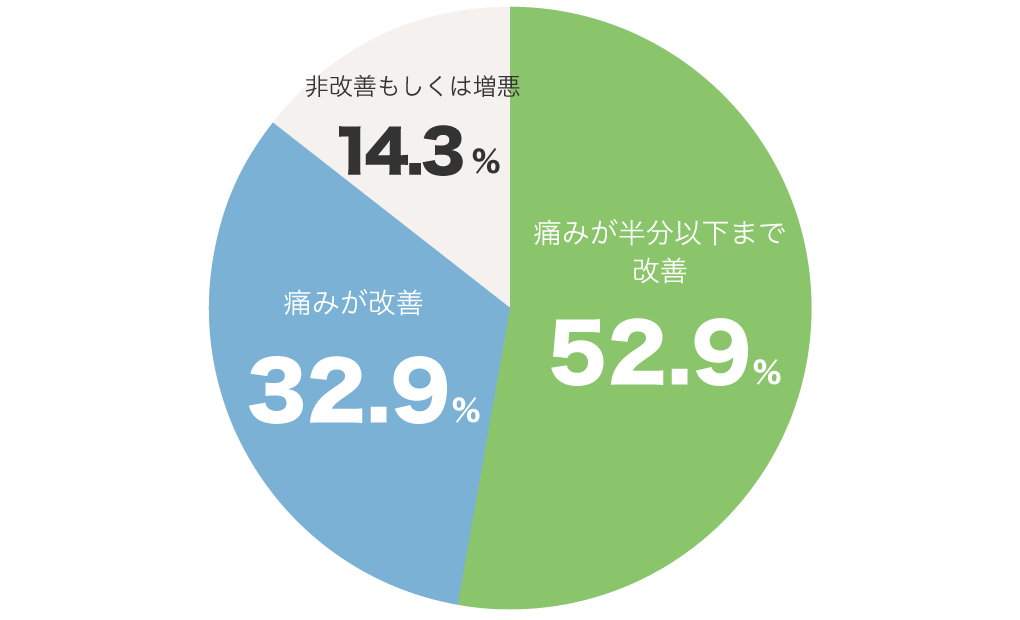
「痛みが半分以下まで改善52.9%」
+
「痛みが改善32.9%」
=合計85.8%の方が痛みの改善がありました。
対象となる主な症状
APS治療は、今現在炎症症状(痛み・腫れ・熱感)が強い方に効果的と言われ、レントゲン検査で変形の程度を確認し、5段階評価(グレード0が「骨の変化なし」〜グレード4が「骨の変化が著しい」)のうち、骨の変化が見られるグレード2〜4の方が対象となります。
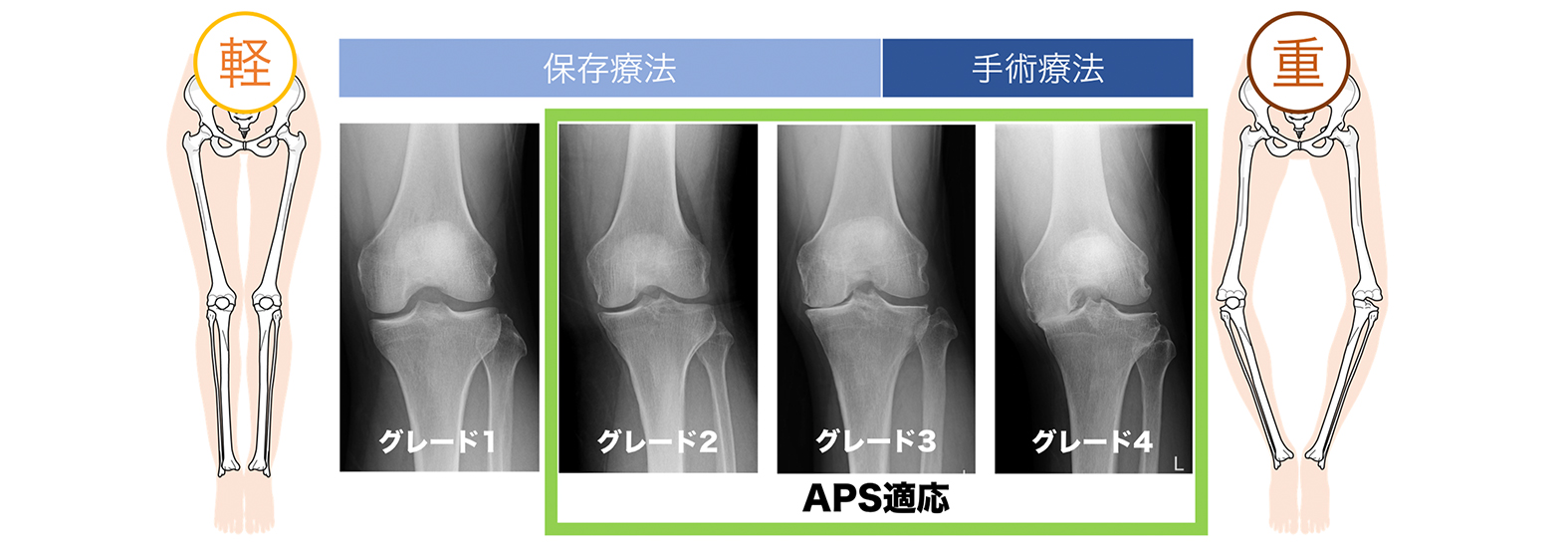
APSが対象となる例
- グレード2〜4で炎症・痛みが強い
- ヒアルロン酸注射では痛みのコントロールが難しい
- リウマチなど他の炎症性疾患がない
- 水が溜まり腫れが強い
自分は対象?!チェックシート
自分に当てはまるものがどれくらいあるか確認してみましょう。
- 今現在、腫れ・痛みが強く、薬・注射でのコントロールがうまくいかない
- 膝の痛みのせいで1km以上歩くことが難しい
- 椅子などからの立ち上がり動作のたび膝が痛い、手で支えないと立てない
- 階段の昇り降りが手すりがないと難しい、1段づつならなんとかできる
- 朝起きた時、膝が痛くてすぐに動けない
1問目と2問目以下のどれか1つでも当てはまる方は対象となるかもしれません。お気軽にご相談ください。
APS治療を受けるには
APS治療前に必要なこと
APS治療をするにあたり、事前に確認が必要なことがいくつかあります。
ひざの状態はもちろん、内科的問題や骨粗しょう症の有無などの確認が必要なため、APS治療前に1度受診が必要です。薬を服薬中の方はお薬手帳の持参をお願い致します。
必要な検査事項
- ①問診
-
現在の状況や既往・現病歴・内服中の薬などの聴き取り
- ②採血
- 糖尿病など慢性疾患の確認
- ③レントゲン
- ひざの変形度合の確認
- ④MRI
- 半月板や骨髄病変の有無の確認
- ⑤骨密度
- 骨粗しょう症の有無の確認
- 特に骨密度に関しては、文献上ひざの痛みの悪化に関わると言われており、当院ではAPS治療前の検査として必ず行なっています。
上記の検査を行い、医師の診断のもと、APS治療適応となった方は、理学療法士によるひざに関する評価を受けていただきます。状況によっては検査当日に評価を行えないこともあるため、日を改め、治療前に来院していただく場合もございます(予約制)。
遠方から来院される方へ
来院当日に採血結果を確認するには、午前中までに来院していただく必要がございます。午前中までに来院が難しい方は地元病院での採血結果(1ヶ月以内のものに限る)を持参いただくことも可能です。採血結果の持参をご希望される方は、必要な検査項目の確認もありますので、事前に当院までご連絡いただきますようお願い申し上げます。
APS治療当日の流れ
APS治療前の検査で治療適応となった方は、治療予約をお取り致します。
予約時間に間に合うよう余裕を持って来院いただくことをお願いしております。ご協力のほどよろしくお願い致します。
治療当日車の運転、公共交通機関での来院は可能ですが、遠方から来院される方は可能であれば宿泊をお願いしています。治療後痛みが強く出ることもあるため、送迎サービスも行っております。詳しくは当院までお問い合わせください。
- 予約時間15分前までに来院し、受付を済ませる。
- 体調チェック(体温、血圧、脈拍測定)
- 医師診察後、患者さんご自身の血液を55ml採取する。
- 採取した血液を遠心分離機に2回かけ、キットを用いてAPSを抽出する。
- 抽出したAPSを患者さんのひざ関節内に注入する。
- 看護師より注射後1-2週間の注意点について説明。
- 次回診察日の確認、リハビリ予約を取る。
- 会計をする。

全工程1〜1.5時間程度かかります。スムーズに進むと1時間以内で終わることもありますが、クリニックの混雑状況によっては多少お時間をいただくことがございます。
APS治療後の診察は、治療後1週間、1ヶ月、3ヶ月としておりますが、遠方の患者さんの場合、1ヶ月、3ヶ月で経過を診る場合もございます。医師・看護師と相談して次回来院日を決定します。
APS治療当日〜2週間の注意点
APS治療後は、一時的にひざの炎症症状が悪化することがあるため、APS注入後1-2週間はできる限り安静を保つ必要があります。特に注入後1週間安静が保てない方は炎症症状が引きづらい傾向が強いため、安静を保てない方は治療をお断りすることもございます。
【治療当日】自宅内での安静、ひざ周囲のアイシング

APS治療後は、ひざの炎症症状が出て痛みが強くなることがありますが、湿布や鎮痛剤は基本使用できません(一部使用可能な薬剤もありますが、医師の指示に従ってください)。長時間の歩行、不必要な階段利用は避け、自宅内で安静を保つようお願い致します。また、注射部位からの感染を防ぐため入浴はできません。
【治療翌日〜1週間】自宅内での安静、ひざ周囲のアイシング

自宅内で無理をしないようにしましょう。
アイシングは痛みの程度に合わせ、痛みが強いときには10-15分を目安に行います。痛みや腫れの状態に応じて、自宅内で徐々に身体を動かしていきましょう。
治療後翌日より入浴可能です。腫れ・熱感が強い場合は、長湯は避け、シャワーにするか、入浴後のひざ周囲へのアイシングを行ってください。
【治療1週間〜2週間】徐々に日常に戻していく

痛みの状況に応じて、通常の生活に戻して行きましょう。
アイシングは痛い時のみ行うようにしましょう。冷やしすぎは関節・筋肉の硬さの原因になります。いきなり通常に切り替えるというよりは、痛みや腫れの変化を見ながら無理ない範囲で運動量をアップしていくことをお勧めします。スポーツや重労働は治療後4週〜6週後を目安に再開してください。
APS治療Q&A
Q1入院は必要ですか?
A入院は必要ありません。治療前後での来院が必要となり、治療後数回経過を診させていただきます。
Q2診察を受けるにあたり予約は必要ですか?
A診察は予約制ではありませんが、MRIは予約をしていただいた方が来院当日に確実に行うことができますので、事前にお問い合わせいただくことをお勧めいたします。リハビリでの評価は、治療が決定してから行うものになるため、先の予約はできません。
Q3仕事はいつから可能ですか?
A事務仕事であれば翌日より可能です。立ち仕事、重労働の方はできれば1週間ほどお休みいただくか、仕事内容を軽めにするなど変更をすると良い場合もあります。
Q4他院で手術が必要と言われています。APS治療で手術をしないで済みますか?
A変形度合いによっても状況は異なりますが、明らかな半月板損傷や軟骨下骨での問題がなければ効果が期待できます。まずは受診いただき、医師と相談をしてみてください。
Q5持病がありますが、APS治療を受けることはできますか?
A病気によってはできないものもあります(→ひざ以外のことで対象とならない例参照)。まずはお気軽にご相談ください。
Q6保険、高額医療は使えますか?
A現在APS治療は保険適応外の治療法です。当院では1回30万円(税抜)となります。また、保険診療と保険外診療を一緒に行うことができないため、治療前の検査とAPS治療を同じ日に行うことができません。ご了承願います。
Q7左右同時に治療することは可能ですか?
A事前に両膝の検査・評価が行えていれば実質可能です。しかし、治療後の痛みがどれくらい出るかは個人差があるため、片膝づつ効果をみながらの治療をお勧めしています。治療の間隔としては4週以降を目安にして頂くといいでしょう。
再生医療TVCM
当院で作成した再生医療に関するTVCMの動画をご覧いただけます。
メディア掲載
CONTACT
-
お電話での
お問い合わせ011-816-3200受付時間 月曜〜金曜 診療時間内
- メールでのお問い合わせ

廣田 誼/ yoshimi hirota
医療法人 みつわ整形外科クリニック 理事長・院長
専門
整形外科一般/骨粗鬆症/浮腫
資格
日本整形外科学会認定整形外科専門医
日本骨粗鬆症学会認定医
その他役職

松川 悟/ satoru matsukawa
専門
整形外科一般
資格
日本整形外科学会認定整形外科専門医
日本整形外科学会認定スポーツ医
日本体育協会公認スポーツドクター
日本骨粗鬆症学会認定医

山本 薫子/ kaoruko yamamoto
専門
整形外科一般/スポーツ医学
資格
日本整形外科学会認定整形外科専門医
日本整形外科学会認定リウマチ医
日本体育協会公認スポーツドクター

大泉 尚美/ naomi ooizumi
専門
上肢(肩関節外科)/腱板断裂/スポーツ医学
資格
日本整形外科学会認定整形外科専門医
日本手外科学会認定手外科専門医
- 3/1以降休診 復帰未定

山根 慎太郎/ shintaro yamane
専門
上肢(肩関節外科)/腱板断裂/スポーツ医学
資格
日本整形外科学会認定整形外科専門医
日本体育協会公認スポーツドクター

伊藤 雄人/ yujin itou
専門
整形外科一般/スポーツ医学
資格
日本整形外科学会認定整形外科専門医
日本整形外科学会認定運動器リハビリテーション医
日本体育協会公認 スポーツドクター

島本 則道/ norimich1 shimamoto
医療法人 みつわ整形外科クリニック 副院長・スポーツ医科学センター長
専門
下肢(膝関節外科)/スポーツ医学/整形外科一般
資格
日本整形外科学会認定整形外科専門医
日本体育協会公認スポーツドクター
日本アイスホッケー連盟 代表チームドクター
ワールドラグビー スポーツ現場メディカルケア資格レベル3
- ラグビー国際試合におけるマッチドクター資格です。

合六 孝広/ takahiro gouroku
医療法人 みつわ整形外科クリニック 副院長
専門
上肢(肩関節外科)/スポーツ医学
資格
日本整形外科学会認定整形外科専門医
日本整形外科学会認定スポーツ医
ブログ
肩の痛みとよくある整形の病気の話
肩の痛みの原因になる病気などを解説しています。是非ご覧ください。





